荨麻疹的症状有哪些怎么治疗呢(荨麻疹的症状和诊治)
荨麻疹是一种常见的瘙痒性过敏性皮肤病。临床上以皮肤黏膜突然出现风团,发无定处,时隐时现,剧痒,消退后不留任何痕迹为其特征。慢性者可反复发作,常达数月或数年之久。
主诉
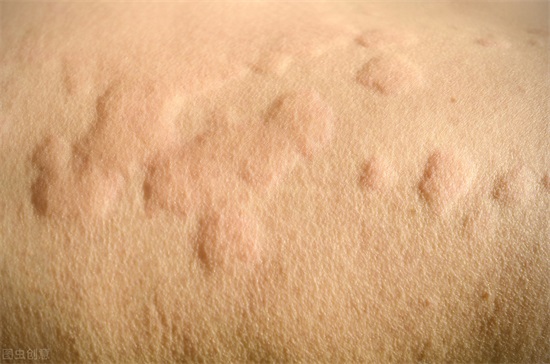
患者全身出现风团,一般为红色并伴有瘙痒。重者还可伴有恶心、呕吐、腹痛或喉头水肿。
诊断
(一)临床表现
1.急性荨麻疹起病较急,皮肤突发瘙痒,很快出现大小不等的红色风团,呈圆形、椭圆形或不规则形,可融合成片。微血管内血清渗出急剧时,压迫管壁,风团呈苍白色,皮肤凹凸不平,呈橘皮样。数小时内水肿减轻,风团此起彼伏,不断发生。病情严重者可伴有心悸、烦躁、恶心、呕吐,甚至血压降低等过敏性休克症状。部分可因胃肠黏膜水肿而出现腹痛,剧烈时颇似急腹症。气管、喉黏膜水肿时,出现呼吸困难,甚至窒息。若伴高热、寒战、脉快等全身中毒症状时,应特别注意有无严重感染如败血症的可能。
2.慢性荨麻疹全身症状一般较轻,风团时多时少,常达数月或数年之久。有的有时间性,如晨起或临睡前加重,有的则无一定规律性。大多数患者找不到病因。
3.特殊类型的荨麻疹
(1)皮肤划痕症:也称人工性荨麻疹,是指甲在皮肤上划痕或用钝器划过皮肤后,局部隆起,呈现风团性划痕。
(2)寒冷性荨麻疹:可分为家族性寒冷性荨麻疹与非家族性寒冷性荨麻疹两大类。
1)家族性寒冷性荨麻疹:罕见,分为速发型(遇冷0.5~4小时,多在3小时内发病)及迟发型(遇冷9~18小时后发病),为常染色体显性遗传,常于早年发病。皮损非风团,为红斑或红斑性丘疹,可有灼痛感,持续数日,速发型家族性寒冷性荨麻疹尚可伴发白细胞增多、发热及关节痛。终身反复不止。
2)获得性寒冷性荨麻疹:因寒冷出现皮肤瘙痒或斑状水肿。重者可有手麻、唇麻、胸闷、心悸、腹痛、腹泻、晕厥甚至休克等。有时进食冷饮可引起口腔和喉头水肿。
(3)日光性荨麻疹:可能对紫外线过敏所致,在暴露光线后,出现皮肤瘙痒、红斑、风团,严重时可有全身反应如畏寒、乏力、晕厥、痉挛性腹痛等。
(4)胆碱能性荨麻疹:多见于青年,由于运动、受热、情绪紧张、进食热饮或乙醇饮料,促进乙酰胆碱作用于肥大细胞而发生。风团在受刺激后数分钟即出现,直径2~3mm。常散发于躯干上部和上肢,互不融合,可于0.5~1小时内消退,自觉剧痒。有时仅有剧痒而无皮疹。偶伴发乙酰胆碱的全身反应,如流涎、头痛、脉缓、瞳孔缩小及痉挛性腹痛、腹泻及肠鸣音。头晕严重者可致晕厥,病程一般经数年后可渐好转。
(5)压迫性荨麻疹:皮肤受压后4~6小时,局部发生肿胀,累及真皮及皮下组织,持续8~12小时消退。常见于行走后足底部和受压迫后的臀部皮肤。机制不明,可能与皮肤划痕症相似。
4.血管性水肿又名巨大荨麻疹、Quincke病,以往称为血管神经性水肿,为突发于皮肤黏膜的局限性水肿。
(二)辅助检查1.过敏原试验包括皮肤或吸入试验、放射、酶联免疫吸附试验测定特异性IgG、斑贴试验等其他相应检查,以确定过敏因素。
2.血常规可出现嗜酸性粒细胞增多。
治疗要点1.过敏性休克处置 对于过敏性休克者,立即予以平卧,皮下或肌内注射0.1%肾上腺素0.5ml;同时给予吸氧,以及琥珀酸氢化可的松100~400mg静脉滴注,观察血压恢复情况,有无喉头水肿影响呼吸,必要时做气管插管或气管切开,检查血尿常规,做心电图监护,维持有效血压。必要时20~30分钟后可重复注射肾上腺素或给予升压药。患者病情平稳后,再给予抗组胺药,少量泼尼松维持治疗。
2.抗组胺药物 第一代抗组胺H1受体的药物如氯苯那敏、赛庚啶、羟嗪等,有较好疗效,能维持3~6小时,通透过血脑脊液屏障及胎盘,常见不良反应有嗜睡、头昏、运动失调等。第二代抗组胺H1受体药物包括西替利嗪、氯雷他定、依巴斯汀等,疗效优于第一代,且大多数无嗜睡及抗乙酰胆碱样不良反应,偶有心血管系统不良反应。第三代抗组胺H1受体药物非索非那定,疗效更佳,完全无嗜睡及行为障碍等不良反应。
3.荨麻疹急症处理对急性荨麻疹接诊后,可立即皮下注射0.1%肾上腺素0.5ml,然后予以抗组胺药物治疗,能收到很好的治疗效果。
4.糖皮质激素应用于急性或顽固性荨麻疹病例,如过敏性休克、血清病型荨麻疹等。
5.脱敏治疗对花粉、尘螨等过敏原明确者,可给予特异性抗原脱敏治疗。
6.血管性水肿的治疗除上述方法外,可加用丹那唑、抑肽酶、司坦唑醇等治疗。
7.外用疗法可外用止痒洗剂如白色洗剂、炉甘石洗剂每日数次治疗。
很多的荨麻疹患者在临床上找不到确凿的病因,只能对症处理。患者要多留意并且向医生详细讲述发病前的可能诱因,譬如是否呼吸、饮食或者皮肤接触可能的致敏物质,以帮助医生追踪诱因,患者也需要尽可能的避免这些诱发因素,确保自己的健康。患者请勿自行购药治疗,以免适得其反。